DIAGNOSTYKA LABORATORYJNA ZABURZEŃ PRZEPUSZCZALNOŚCI BARIERY JELITOWEJ
Integralność bariery jelitowej może być oceniana na wiele sposobów. Badania laboratoryjne mogą zostać wykonane z moczu, krwi lub kału – w zależności od zastosowanej metody. Biorąc pod uwagę, że bariera jelitowa jest złożoną strukturą składającą się z wielu elementów i brak konsensusu co do jej definicji, zbadanie jej przepuszczalności może stanowić wyzwanie. Badania dzieli się na testy funkcjonalne, np. test wchłaniana cukrów, biomarkery ZJP, np. zonulina, LPS (lipopolisacharyd), oraz takie, które mogą wskazywać na stan zapalny i pośrednio na ZJP, np. kalprotektyna, alfa-1-antytrypsyna.
TEST LAKTULOZA-MANNITOL
Test wchłaniania węglowodanów. Jest to najczęściej stosowany w praktyce klinicznej test do oceny ZJP17.
Podstawą metody jest wykorzystanie zdolności przenikania substancji o dużej masie, jak niektóre oligosacharydy (np. laktuloza), w postaci niezmienionej z jelita do krwiobiegu, a następnie przez nerki do moczu. Przenikają one oczywiście tylko wtedy, gdy występuje ZJP, ponieważ w warunkach fizjologicznych są one zbyt duże, aby móc przeniknąć barierę jelitową.
Najpowszechniejszy jest test laktuloza-mannitol. Badanie polega na podaniu pacjentowi drogą doustną cukru laktulozy i alkoholu cukrowego mannitolu. Po przyjęciu roztworu przez pacjenta po 5–6 godzinach pobiera się próbkę moczu. Laktuloza jest dużą cząsteczką (342 Da) i nie powinna praktycznie w ogóle przenikać przez barierę. Natomiast mannitol jest mniejszy (182 Da) i swobodnie przenika nawet przez „szczelne jelito”, ponieważ jest transportowany bezpośrednio przez enterocyty. Pacjent bez ZJP na wyniku będzie miał niski poziom laktulozy i wysoki mannitolu, natomiast pacjent z ZJP – wysoki poziom laktulozy i mannitolu. Bardzo często podaje się również stosunek ilości laktulozy do mannitolu, co ułatwia interpretację wyniku. Badanie służy tylko do oceny zaburzeń przepuszczalności bariery w jelicie cienkim, ponieważ laktuloza jest metabolizowana przez bakterie w jelicie grubym. Do oceny ZJP w jelicie grubym powinno stosować się test z sukralozą lub erytrytolem2, 17.
Test wchłaniania węglowodanów wykonuje się na czczo, a przygotowanie do badania wygląda w następujący sposób: tydzień przed badaniem nie powinno przyjmować się leków przeciwzapalnych, na 3 dni przed badaniem należy unikać spożywania alkoholu, probiotyków i antybiotyków17.
Zaletą badania jest nieinwazyjność i prostota wykonania. Wadą jest brak możliwości zlokalizowania miejsc, w których dokładnie dochodzi do przepuszczalności bariery jelitowej. Dodatkowo różne czynniki (zarówno jelitowe, jak i nerkowe) mogą zaburzać wchłanianie i metabolizm stosowanych w teście cukrów2. Ponadto badanie to niekoniecznie pokaże przepuszczalność jelit dla antygenów pokarmowych, gdyż mimo że laktuloza jest dużym oligosacharydem, białka pokarmowe (np. kazeina) są od niej większe kilku- a nawet kilkunastokrotnie, a to może prowadzić do fałszywie ujemnych wyników badania3, 18.
TEST BURACZANY, CZYLI „TEST WCHŁANIANIA BETANINY”
W kręgach medycyny alternatywnej test buraczany jest uznawany za prostą i wiarygodną metodę ZJP. W bazie Pubmed można znaleźć go pod hasłem „beeturia”, czyli „burakomocz” i jest on definiowany jako wydalanie różowego lub czerwonego moczu po spożyciu buraków. Pierwsze doniesienia o tym zjawisku pochodzą z 1963 roku. Oszacowano, że dotyka ono 10–14% populacji19. Trzeba jednak pamiętać, że klinicznie różowe lub czerwone zabarwienie moczu może oznaczać obecność krwi w moczu i wymagać dalszej diagnostyki. W niektórych przypadkach inne substancje chemiczne o takim zabarwieniu mogą przechodzić w niezmienionej postaci do moczu. Betanina jest barwnikiem roślinnym występującym w buraku zwyczajnym, nadaje mu czerwoną barwę. Zabarwienie betaniny zależy od pH, w jakim się znajduje, dlatego wahania pH w żołądku wpływają na jej zabarwienie (w pH 2 betanina traci barwę czerwoną). Podobnie jej barwa będzie zależeć od pH moczu. Wpływ na jej stabilność w organizmie może mieć też tempo opróżniania żołądka, ilość spożytych buraków oraz ilość witaminy C w przyjętym posiłku. Czerwone zabarwienie moczu po zjedzeniu buraków może pojawić się również u osób, które zaczęły przyjmować leki zobojętniające pH soku żołądkowego20. Obecnie brak dowodów naukowych i klinicznych, że test buraczany jest metodą diagnostyczną ZJP. Choć wydaje się on prostym i niekosztownym sposobem diagnozowania ZJP, nie powinien być stosowany w praktyce21.
LIPOPOLISACHARYD (LPS)
LPS (endotoksyna) jest cząsteczką, która znajduje się w ścianie komórkowej bakterii Gram-ujemnych. Jednocześnie jest ona silnym antygenem wywołującym odpowiedź układu odpornościowego, mogąc prowadzić do endotoksemii. Dlatego oznaczanie LPS w surowicy jest stosowane do oceny poziomu endotoksemii u pacjentów z sepsą22. U zdrowych osób LPS nie przenika lub przenika do krwioobiegu w śladowych ilościach. W badaniach na modelu zwierzęcym wykazano, że występuje dodatnia korelacja pomiędzy ilością LPS w surowicy a uszkodzeniem TJ23. Przenikając do krwioobiegu, LPS może powodować stan zapalny o niskim nasileniu. Wysoki poziom LPS w surowicy został powiązany z chorobami sercowo-naczyniowymi i metabolicznymi. Może to wskazywać na nieprawidłowe funkcjonowanie bariery jelitowej w tej grupie pacjentów oraz nasilanie stanu zapalnego. Podwyższone stężenie LPS w surowicy stwierdza się u osób z cukrzycą typu 2 i otyłością, gdzie poziom LPS negatywnie koreluje z wrażliwością na insulinę24. Na dużej grupie chorych wykazano, że poziom LPS może być modulowany zmianą nawyków żywieniowych, gdyż jednym z czynników, który może indukować endotoksemię, jest wysokokaloryczna dieta25, 26. Opublikowane niedawno badania dotyczące wpływu zmiany żywienia na poziom LPS w surowicy wykazały, że spożycie ryb, świeżych warzyw i owoców u osób z cukrzycą typu 1 zmniejsza poziom LPS w surowicy, a tym samym poziom stanu zapalnego27.
Aktualne dane naukowe wskazują, że podwyższony poziom LPS współwystępuje z chorobami o podłożu metabolicznym i jego obecność w surowicy może wskazywać na uszkodzenie TJ i na pojawienie się ZJP. Oznaczanie LPS powinno być wykonywane w surowicy, a nie w kale, gdyż jego zawartość w tym ostatnim jest bardzo duża nawet w warunkach fizjologicznych3.
ALFA-1-ANTYTRYPSYNA (AAT)
Alfa-1-antytrypsyna jest enzymem, który chroni tkanki przed niekorzystnym wpływem komórek odpornościowych w trakcie stanu zapalnego, m.in. przed elastazą syntezowaną przez neutrofile. AAT jest wytwarzana przez makrofagi i komórki wątroby, a jej stężenie wzrasta w surowicy w trakcie stanu zapalnego. Oznaczanie AAT w kale pozwala na ocenę utraty białek osoczowych w wyniku zmian zapalnych w obrębie jelit28, ponieważ wielkość molekularna AAT wynosi 54 000 Da i jest podobna do albuminy – białka, którego oznaczanie w surowicy jest także stosowane jako wyznacznik utraty białka przez jelita29.
U osób z utratą białka obserwuje się zwiększenie poziomu AAT w kale z jednoczesnym obniżeniem w surowicy poziomu albumin i innych białek. Z uwagi na to oznaczenie AAT w kale pośrednio może wskazać ZJP, ponieważ kiedy dochodzi do zaburzeń przepuszczalności bariery jelitowej, AAT może przenikać z surowicy do światła jelita, a następnie do kału30, 31. W fizjologicznych warunkach nie powinno mieć to miejsca, ponieważ AAT jest zbyt duża, aby swobodnie przenikać przez barierę jelitową. Ocena stężenia AAT w kale może być pomocna w diagnostyce u osób z chorobą Leśniowskiego-Crohna32, z nadwrażliwościami pokarmowymi33, celiakią34 oraz u osób z AIDS35.
Podsumowując, można stwierdzić, że zaletą ATT jako markera jest jego stabilność, ponieważ jest on oporny na trawienie przez enzymy jelitowe. Obecnie jest on stosowany jako marker utraty białka, np. w enteropatiach oraz w ocenie powierzchniowego stanu zapalnego błony śluzowej jelit. Niewiele badań wskazuje, że AAT jest specyficznym markerem ZJP.
KALPROTEKTYNA
Kalprotektyna jest czułym parametrem stanu zapalnego w jelitach oraz powszechnie stosowanym przez klinicystów markerem różnicującym zespół jelita nadwrażliwego od chorób zapalnych jelit36. Kalprotektyna jest syntetyzowana w komórkach układu odpornościowego, jak neutrofile i makrofagi. Wzrost stężenia kalprotektyny w kale może być również spowodowany zakażeniami przewodu pokarmowego, przyjmowaniem leków (np. NLPZ), procesami nowotworowymi. Wzrost jej poziomu w kale pokazuje na migrację neutrofili z głębszych warstw błony śluzowej jelit, dlatego wskazuje ona na stan zapalny głębszych warstw jelit. Zaletą kalprotektyny, podobnie jak AAT, jest jej stabilność w kale17, 31, 37.
Podobnie jak AAT, kalprotektyna pośrednio może wskazywać na współwystępowanie stanu zapalnego z ZJP. W niewielkich badaniach wykazano wysoką korelację pomiędzy stężeniem kalprotektyny a zaburzeniami przepuszczalności bariery jelitowej u osób z chorobami jelit38.
sIgA
Istotnym elementem bariery jelitowej jest wydzielnicza IgA (sIgA), która występuje w postaci dimeru i jest wydzielana przez błony śluzowe. Należy ją odróżnić od występującej w surowicy monomerycznej postaci IgA. Rola sIgA polega na neutralizacji antygenów na powierzchni błony śluzowej, a w konsekwencji zapobieganiu ich wnikania do blaszki właściwej jelit39, 40. Wykazano, że niedobory IgA w populacji są częste, ponieważ 1 na 500 osób rasy kaukaskiej może mieć jego wrodzone niedobory. Większość osób z niedoborami IgA nie manifestuje żadnych niepokojących objawów, jednak wykazano, że jego niedobory występują znacznie częściej u osób z nadwrażliwościami pokarmowymi (szczególnie u dzieci z alergiami w mechanizmie IgE-niezależnym) i chorobami autoimmunologicznymi, w tym z celiakią39, 41. U osób z niedoborami IgA obserwuje się także niedobór sIgA. Oznaczanie sIgA w kale będzie więc bardziej specyficzne dla śluzówki przewodu pokarmowego, gdyż całkowite IgA znajdujące się w surowicy jest pulą wszystkich IgA (głównie w postaci monomeru). Podwyższony poziom sIgA w kale świadczy o nadmiernej odpowiedzi błony śluzowej na antygeny pokarmowe i bakteryjne, natomiast obniżony poziom może świadczyć o wrodzonych niedoborach sIgA i upośledzeniu funkcji bariery jelitowej1.
ZONULINA
Zonulina jest białkiem, które reguluje przepuszczalność bariery jelitowej poprzez rozkładanie TJ pomiędzy enterocytami. Białko to zostało odkryte w trakcie badań nad przecinkowcem cholery, który wytwarza toksynę Zot (ang. zonula occludensi toxin). Zonulina jest ludzkim odpowiednikiem Zot u tej bakterii. Dalsze badania wykazały, że jej podwyższony poziom towarzyszy osobom chorym na celiakię, a czynnikami silnie wpływającymi na jej uwalnianie są antygeny bakteryjne i gliadyna. Chorobami, w których patomechanizmie do tej pory najlepiej udokumentowano udział zonuliny, są celiakia i cukrzyca typu 142. W badaniach na liniach komórkowych wywodzących się od osób zdrowych i z celiakią wykazano, że uwalnianie zonuliny pod wpływem takich czynników, jak gluten jest dużo silniejsze i przedłużone w czasie43. Jak już wspominano wcześniej, w trakcie badań klinicznych jest inhibitor zonuliny, który mógłby wspomóc terapię osób z celiakią.
U połowy osób z cukrzycą typu 1 obserwuje się podwyższony poziom zonuliny w surowicy, a u niektórych już w fazie stanu przedcukrzycowego. Ponadto 25% krewnych pierwszego stopnia osób z cukrzycą typu 1 również wykazywało podniesiony poziom zonuliny. Według autorów poziom zonuliny może wskazywać początek pojawienia się choroby u osób predysponowanych genetycznie44.
Podwyższony poziom zonuliny obserwowany jest także w innych chorobach przewlekłych, jak: otyłość, reumatoidalne zapalenie stawów, stwardnienie rozsiane, autyzm czy zespół policystycznych jajników45–47. Jej udział w patomechanizmie tych chorób nie został jednak dobrze udokumentowany. Należy zauważyć, że powyższym chorobom towarzyszy stan zapalny, co może przynajmniej częściowo tłumaczyć podwyższenie poziomu zonuliny. Wykazano, że ekspresja zonuliny jest regulowana przez ekspresję cytokin prozapalnych, jak interleukina 642. Dlatego wielu autorów uważa, że stan zapalny może być kluczowym czynnikiem uwalniającym zonulinę i rozluźniającym TJ48.
Szczególnie interesujące wydają się wyniki badań dotyczące osób z chorobami metabolicznymi. Do tej pory zostały opublikowane trzy badania, które wykazały podwyższony poziom zonuliny u osób z otyłością w porównaniu z osobami nieotyłymi. W jednym z nich udowodniono dodatnią korelację pomiędzy poziomem zonuliny a całkowitą ilością bakterii w jelicie, wskazując związek zonuliny z mikrobiomem jelit47, 49, 50.
W badaniach z udziałem 123 mężczyzn wykazano, że poziom zonuliny dodatnio koreluje z BMI, wskaźnikiem talia–biodra, poziomem insuliny i trójglicerydów na czczo oraz poziomem interleukiny 6 oraz ujemnie koreluje z poziomem HDL i wrażliwością na insulinę47. Co ciekawe, u otyłych kobiet restrykcja kaloryczna powoduje spadek przepuszczalności bariery jelitowej i poziomu zonuliny51. Powyższe badania potwierdzają związek zonuliny z procesami zapalnymi w ustroju i to, że jej poziom może być modulowany dietą.
Według Alessio Fasano, odkrywcy zonuliny, białko to może być stosowane jako marker zaburzeń przepuszczalności bariery jelitowej w chorobach autoimmunologicznych, chorobach neurodegeneracyjnych, chorobach nowotworowych oraz być w przyszłości potencjalnym celem terapii. Opracowane metody ELISA do oznaczenia zonuliny w surowicy mogą służyć do osiągnięcia powyższego celu45. Jednak należy podkreślić, że nie istnieją jeszcze oficjalne wytyczne dotyczące tego, w których jednostkach chorobowych oznaczanie zonuliny może być wskazane.
Zonulina jest najdokładniej przebadanym markerem i właściwie jedynym białkiem specyficznie określającym ZJP. Podwyższenie poziomu zonuliny w surowicy może świadczyć o rozluźnieniu TJ między enterocytami, a to oznacza możliwość przenikania przez jelito dużych molekuł, jak większość antygenów pokarmowych i bakteryjnych. Zonulina jest białkiem, które jest uwalniane również w trakcie stanu zapalnego, dlatego nie odzwierciedla ona jedynie ZJP, ale także wtórny stan zapalny.
STUDIUM PRZYPADKU
Opis przypadku: Pacjentka – lat 33, zgłosiła się do gabinetu dietetycznego, ponieważ została u niej zdiagnozowana celiakia i lekarz zalecił jej konsultację z dietetykiem w celu ułożenia optymalnego planu żywieniowego. W gabinecie dietetyka pacjentce zaproponowano diagnostykę ZJP, ponieważ celiakia jest chorobą, w której współwystępuje ZJP.
Tabela 1. Wyniki badania laboratoryjnego kału (kalprotektyna, sIgA, alfa-1-antytrypsyna) i krwi (zonulina)
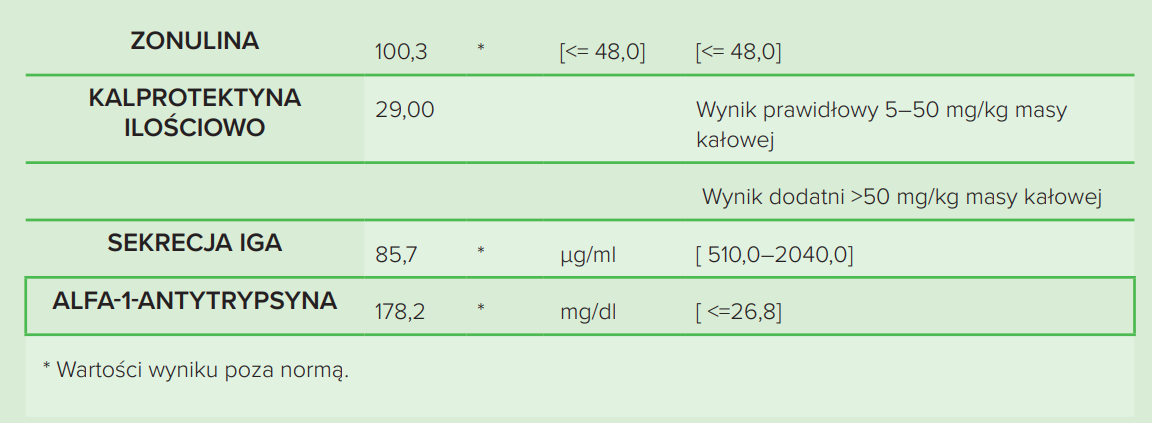
Komentarz do badania: W surowicy wykryto podwyższone stężenie zonuliny, co może wskazywać na zwiększoną przepuszczalność bariery jelitowej. W kale stężenie kalprotektyny było w normie (w przypadku celiakii nie musi być ona podwyższona). Stwierdzono również silnie obniżone sIgA w kale, które może wynikać z niedoboru IgA i predyspozycji do rozwoju chorób autoimmunologicznych. Stężenie alfa-1-antytrypsyny w kale było podwyższone, co może świadczyć o utracie białka przez jelita (bardzo często obserwowane u osób z celiakią). Może to również sugerować stan zapalny toczący się na powierzchni błony śluzowej i pośrednio ZJP. Powyższy wynik może sugerować problemy z zaburzeniami przepuszczalności bariery jelitowej i trwający stan zapalny, a podwyższony poziom zonuliny w surowicy może świadczyć o toczącym się procesie autoimmunologicznym (po pół roku od wykonania badania u pacjentki zdiagnozowano chorobę Hashimoto).
Interwencja żywieniowa: U pacjentki dodatkowo (w celu indywidualizacji planu żywieniowego) wykonane zostało badanie ambulatoryjne (jakościowe) w kierunku pokarmowo specyficznych IgG, ponieważ ZJP bardzo często współistnieje z tym typem nadwrażliwości pokarmowej i może nasilać stan zapalny w obrębie śluzówki14–16. Wynik badania był następujący: gluten (reakcja silnie +), nieglutenowe frakcje pszenicy (reakcja silnie +), kukurydza (reakcja +), ryż (reakcja silnie +), marchew (reakcja silnie +). Pacjentce została zaproponowana przeciwzapalna diet bezglutenowa uzupełniona dodatkowo eliminacją produktów pozytywnych dla specyficznych pokarmowo IgG, ponieważ reakcje dodatnie dla ryżu i kukurydzy (częstych zamienników zbóż glutenowych) oraz marchewki mogłyby nasilić reakcje zapalne. Pacjentce zalecono również przyjmowanie preparatu zawierającego glutaminę i fitozwiązki uszczelniające barierę
PODSUMOWANIE
ZJP jest zjawiskiem, które w ostatnich latach wprowadziło wiele zamieszania w środowisku naukowym. Większość autorów zgadza się z tym, że wymaga ono jeszcze dokładniejszych badań zarówno podstawowych, jak i klinicznych oraz że ZJP nie jest wystarczające do powstania określonych jednostek chorobowych. Badania pokazują, że bardzo często ZJP współwystępuje z aktywacją układu odpornościowego i stanem zapalnym, dlatego pozostaje kwestią otwartą, czy ZJP jest oddzielną jednostką nozologiczną, czy epifenomenem medycznym towarzyszącym chorobom przewlekłym.
Diagnostyka ZJP nie jest łatwa z uwagi na złożoność bariery jelitowej i brak oficjalnych wytycznych do jego diagnozowania. W procesie diagnostycznym warto zastosować jednocześnie kilka markerów, ponieważ każdy z nich będzie dawał specjaliście szerszy obraz stanu klinicznego pacjenta. Pokaże nie tylko, czy problem tkwi w barierze jelitowej, ale czy współistnieje też stan zapalny. Test cukrowy pokaże przepuszczalność na mniejsze cząsteczki, natomiast markery, jak LPS, alfa-1-antytrypsyna i kalprotektyna, wskażą na stan zapalny w obrębie śluzówki oraz określą konieczność dalszej diagnostyki. Największa liczba badań naukowych i klinicznych została opublikowana na temat zonuliny. I to właśnie zonulina wydaje się obecnie potencjalnym markerem ZJP, szczególnie w celiakii i cukrzycy typu 1. W najbliższym czasie możemy również spodziewać się terapii z inhibitorem zonuliny.
Wadą wszystkich badań laboratoryjnych ZJP jest brak międzynarodowych wytycznych i zastosowania standaryzacji badań oraz brak dużych kontrolowanych badań klinicznych na określonych jednostkach chorobowych. Najszerzej stosowany i akceptowany przez klinicystów jest test cukrowy. Natomiast markery, jak LPS, alfa-1-antytrypsyna i kalprotektyna (a także w pewnym stopniu zonulina), są markerami stanu zapalnego i są mało specyficzne dla ZJP.