ADHD, czyli zespół nadpobudliwości psychoruchowej z deficytem uwagi, jest jednym z najczęściej diagnozowanych zaburzeń neurorozwojowych u dzieci. Według ICD-11 oraz DSM-V ADHD klasyfikowane jest jako zaburzenie neurorozwojowe z 3 podtypami (1. Przeważająca nieuwaga, 2. Przeważająca nadpobudliwość-impulsywność 3. Postać mieszana). Częstość występowania ADHD w populacji szacuje się na 0,5–10%, przewaga w stawianiu tej diagnozy występuje częściej u chłopców niż u dziewcząt (w zależności od badań wynosi od 2,28:1 do 10:1). W Polsce, niestety, brak jest szczegółowych badań epidemiologicznych w tym zakresie.
Badania naukowe wskazują na istotny wpływ diety na funkcje poznawcze i behawioralne dzieci z ADHD. Dietoterapia stanowi ważny element wspierający leczenie dzieci z ADHD, które borykają się z trudnościami w regulacji emocji, koncentracji i nadpobudliwości. Odpowiednio zbilansowana dieta może łagodzić objawy zaburzenia, wpływając korzystnie na funkcjonowanie układu nerwowego oraz równowagę neuroprzekaźników.
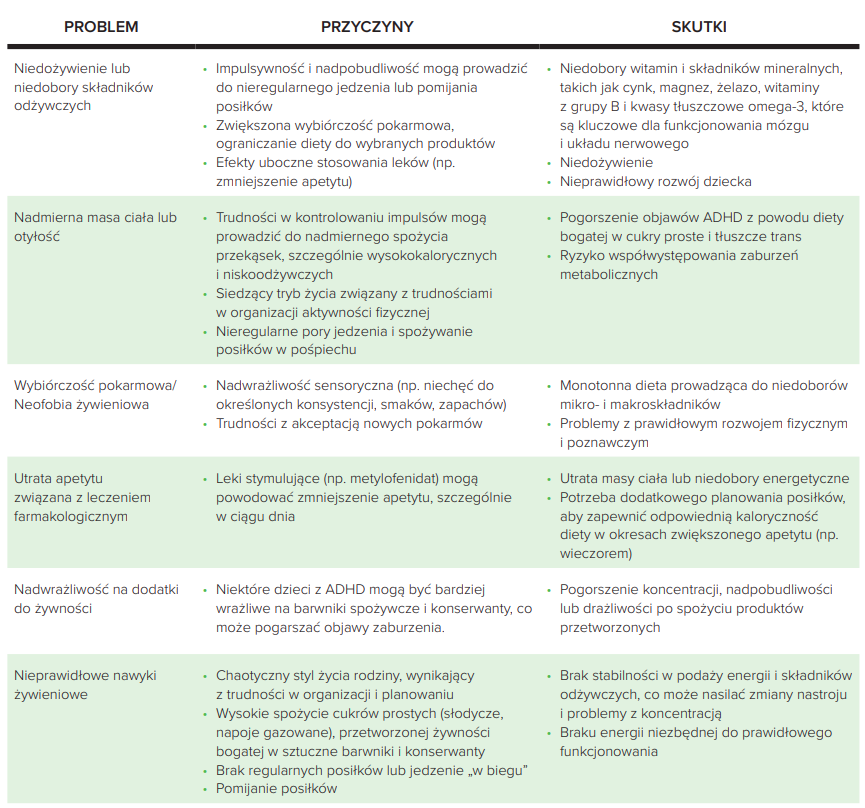
PROBLEMY ŻYWIENIOWE U DZIECI Z ADHD
Dzieci z ADHD często mają problemy żywieniowe, które mogą nasilać objawy zaburzenia. Najczęstsze trudności żywieniowe wraz z przyczynami i skutkami przedstawiono w Tabeli 1.
Tabela 1. Problemy żywieniowe u dzieci z ADHD – przyczyny i skutki
WPŁYW CUKRÓW PROSTYCH NA KONCENTRACJĘ I ZACHOWANIE DZIECI Z ADHD
Nagłe wzrosty i spadki poziomu glukozy we krwi, spowodowane spożywaniem węglowodanów prostych, mogą nasilać objawy ADHD, w tym nadpobudliwość i trudności z koncentracją. Dieta bogata w produkty o wysokim indeksie glikemicznym, takie jak słodycze, białe pieczywo czy napoje słodzone, prowadzi do krótkotrwałego wzrostu energii, po którym następuje gwałtowny spadek, wywołujący drażliwość, zmęczenie i trudności w koncentracji. Aby zapobiec wahaniom poziomu glukozy we krwi, zaleca się wprowadzenie do diety produktów o niskim indeksie glikemicznym, takich jak pełnoziarniste zboża, warzywa, orzechy oraz nasiona. Dzięki temu poziom glukozy we krwi będzie stabilniejszy, co sprzyjać będzie poprawie koncentracji i redukcji impulsywności.
SZTUCZNE BARWNIKI I KONSERWANTY W DIECIE DZIECI Z ADHD
Badania sugerują, że niektóre sztuczne barwniki i konserwanty mogą nasilać objawy ADHD, szczególnie nadpobudliwość i trudności z koncentracją. Wśród najbardziej kontrowersyjnych barwników wymienia się E102 (tartrazynę), E110 (żółcień pomarańczową) oraz E124 (czerwień koszenilową). Produkty przetworzone, takie jak słodycze, napoje gazowane, galaretki czy przetwory owocowe, często zawieraja powyższe dodatki, dlatego zaleca się ograniczenie ich spożycia u dzieci z ADHD.
- E102 – Tartrazyna to syntetyczny żółty barwnik powszechnie stosowany w słodyczach, napojach gazowanych, żelkach, lodach i produktach piekarniczych.
- E110 – Żółcień pomarańczowa to barwnik obecny w napojach gazowanych, deserach, galaretkach i przetworach owocowych.
- E124 – Czerwień koszenilowa to syntetyczny czerwony barwnik stosowany w cukierkach, napojach, galaretkach i przetworach owocowych.
SUPLEMENTACJA W ADHD
Suplementacja składników odżywczych odgrywa kluczową rolę w kompleksowym podejściu do żywienia u dzieci z ADHD. Niedobory takich substancji jak witamina D, kwasy tłuszczowe omega-3, cynk, żelazo czy magnez mogą nasilać objawy zaburzenia, takie jak nadpobudliwość, trudności z koncentracją czy impulsywność. Wprowadzenie na podstawie badań diagnostycznych odpowiednich suplementów pozwala na wsparcie funkcji mózgu, regulację neuroprzekaźników oraz zmniejszenie stresu oksydacyjnego.
Witamina D
- Funkcje: Wspiera rozwój układu nerwowego, dojrzewanie neuronów, synaptogenezę oraz reguluje aktywność genów związanych z neuroprzekaźnikami, takimi jak dopamina i serotonina. Ma działanie przeciwzapalne, zmniejszając stres oksydacyjny w mózgu.
- Dawka terapeutyczna: 1000–3000 IU/dzień lub 50 000 IU/tydzień (dla dzieci z niedoborem, zależnie od wieku i masy ciała).
- Monitorowanie: Zaleca się kontrolę poziomu 25(OH)D przed i po suplementacji. Optymalne stężenie we krwi to 30–50 ng/ml.
Kwasy tłuszczowe omega-3 (EPA i DHA)
- Funkcje: Wspierają budowę błon komórkowych neuronów, poprawiając ich elastyczność i funkcjonowanie. Regulują produkcję neuroprzekaźników i zmniejszają stan zapalny w mózgu.
- Dawka terapeutyczna: 500–1000 mg EPA/dzień (najlepsze efekty przy dawkach > 500 mg EPA) oraz 100–400 mg DHA/dzień.
- Monitorowanie: Dłuższa suplementacja wymaga oceny efektów.
Cynk
- Funkcje: Wspiera rozwój neuronów i funkcje synaptyczne, syntezę dopaminy oraz modulację stresu oksydacyjnego i stanów zapalnych. Niedobór cynku wiązany jest z nasileniem objawów ADHD.
- Dawka terapeutyczna: 10–40 mg/dzień (np. glukonianu, siarczanu, pikolinianu). Wyższe dawki (40 mg/dzień) mogą być stosowane krótkoterminowo.
- Monitorowanie: Zaleca się kontrolę poziomu miedzi podczas długotrwałej suplementacji cynkiem, aby uniknąć jej niedoboru.
Żelazo
- Funkcje: Uczestniczy w produkcji dopaminy, kluczowego neuroprzekaźnika dla kontroli uwagi i impulsów. Niedobór żelaza może pogarszać objawy ADHD.
- Dawka terapeutyczna: 5 mg/kg/dzień (maksymalnie 80 mg/dzień) w postaci siarczanu żelaza. Suplementację należy przeprowadzać po potwierdzeniu niedoboru.
- Monitorowanie: Zaleca się ocenę ferrytyny – poziom docelowy: powyżej 50 µg/l.
Magnez
- Funkcje: Reguluje neuroprzekaźniki odpowiedzialne za uwagę i emocje, wspiera aktywność GABA, działa uspokajająco na układ nerwowy oraz reguluje przepływ jonów wapnia i potasu. Niedobory magnezu mogą powodować nadpobudliwość i drażliwość.
- Dawka terapeutyczna: 6 mg/kg/dzień (np. cytrynianu, mleczanu, glicynianu magnezu).
- Zalecenia: Suplementacja magnezu może być szczególnie korzystna w połączeniu z witaminą D.
Selen
- Funkcje: Chroni komórki nerwowe przed stresem oksydacyjnym, zmniejszając nadpobudliwość i poprawiając koncentrację. Niedobory selenu mogą wpływać na nasilenie objawów ADHD.
- Dawka terapeutyczna: 20–40 µg/dzień w formie selenometioniny. Suplementacja wskazana jest tylko w przypadku niedoborów.
Miedź
- Funkcje: Bierze udział w syntezie dopaminy i noradrenaliny. Nadmiar miedzi może zakłócać równowagę cynk–miedź, co może prowadzić do nasilonych objawów ADHD.
- Dawka terapeutyczna: 1–3 mg/dzień (w przypadku długotrwałej suplementacji cynkiem).
- Monitorowanie: Zaleca się regularną ocenę poziomu miedzi we krwi, aby uniknąć niedoborów.
WITAMINY Z GRUPY B
- Funkcje: Kluczowe dla funkcjonowania układu nerwowego i procesów metabolicznych. Niedobory mogą nasilać nadpobudliwość, zmęczenie i problemy z koncentracją.
- B6 (pirydoksyna): Wspomaga syntezę serotoniny, dopaminy i GABA.
- B9 (kwas foliowy): Wspiera metylację i produkcję neuroprzekaźników.
- B12 (kobalamina): Chroni mielinę, zapewniając efektywną komunikację między neuronami.
- Dawki terapeutyczne:
- B1: 10–50 mg/dzień
- B2: 5–10 mg/dzień
- B6: 20–50 mg/dzień
- B12: 500–1000 µg/dzień (cyjanokobalamina lub metylokobalamina).
JEDZENIE EMOCJONALNE U DZIECI Z ADHD
Dzieci z ADHD często mają trudności z regulacją emocji, co sprawia, że jedzenie staje się dla nich formą „samoleczenia” emocjonalnego. Problemy z rozpoznawaniem i zarządzaniem emocjami prowadzą do częstszego sięgania po jedzenie w odpowiedzi na stres, smutek czy frustrację. Impulsywność, charakterystyczna dla ADHD, może prowadzić do niekontrolowanego spożywania posiłków, zwłaszcza produktów wysokoprzetworzonych, bogatych w cukry i tłuszcze. Dodatkowo stres związany z codziennym funkcjonowaniem, takimi jak trudności w szkole czy relacje z rówieśnikami i rodziną, często nasila potrzebę szukania pocieszenia w jedzeniu. Leki stosowane w terapii ADHD mogą również wpływać na zachowania żywieniowe – u niektórych dzieci zmniejszają apetyt w ciągu dnia, co prowadzi do nadrabiania kalorii wieczorem w sposób impulsywny i emocjonalny. Chaotyczne środowisko rodzinne, brak ustrukturyzowanych posiłków oraz brak zdrowych nawyków żywieniowych w rodzinie również przyczyniają się do powstawania emocjonalnego jedzenia.
KONSEKWENCJE JEDZENIA EMOCJONALNEGO
Jedzenie emocjonalne może prowadzić do różnych konsekwencji. W sferze fizycznej zwiększa ryzyko przyrostu masy ciała, nadwagi i otyłości, a także zaburzeń metabolicznych, takich jak insulinooporność. Psychologiczne skutki obejmują wzmacnianie negatywnego cyklu emocje–jedzenie, co utrudnia dziecku rozwijanie umiejętności radzenia sobie z emocjami bez użycia jedzenia. Dzieci mogą również odczuwać poczucie winy i niską samoocenę po epizodach przejadania się. W sferze społecznej mogą wystąpić trudności w relacjach z rówieśnikami, wynikające z negatywnego wizerunku ciała lub stygmatyzacji związanej z nadmiernym spożywaniem jedzenia w sytuacjach społecznych.
PODSUMOWANIE
Dietoterapia stanowi istotne wsparcie u dzieci z ADHD, wpływając na łagodzenie objawów zaburzenia poprzez odpowiednią podaż składników odżywczych i eliminację czynników mogących pogarszać zachowanie i koncentrację. Wprowadzenie regularnych posiłków, zbilansowanej diety opartej na produktach o niskim indeksie glikemicznym oraz unikanie cukrów prostych i sztucznych dodatków sprzyja stabilizacji poziomu glukozy we krwi i poprawie funkcjonowania układu nerwowego. Kluczowe składniki, takie jak kwasy tłuszczowe omega-3, witaminy z grupy B, cynk, magnez, żelazo i selen, wspierają funkcje poznawcze i regulację neuroprzekaźników, co jest szczególnie istotne dla dzieci z ADHD.






